Asma
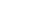
L'asma è una malattia infiammatoria cronica caratterizzata da ostruzione diffusa e variabile delle vie aeree, reversibile spontaneamente o per effetto della terapia e che si associa ad un aumento della responsività bronchiale a vari stimoli.
È una patologia molto frequente ed in continuo aumento. È più diffusa nei paesi occidentali, dove colpisce circa il 10% della popolazione. Nei giovani predilige il sesso maschile, mentre tra gli adulti le donne affette sono più degli uomini. Tuttavia, va rimarcato che si tratta di una malattia tipica dell'infanzia-adolescenza e buona parte dei casi tende a regredire con l'età.
Cause
Sebbene non sia stata identificata una causa univoca per l'asma, la comunità scientifica è concorde nell'affermare che sia il substrato genetico che la componente ambientale interagiscano nel provocare la malattia.
I principali fattori coinvolti sono:
- atopia, ovvero la tendenza allo sviluppo di allergie;
- parenti di primo e secondo grado asmatici;
- alcune infezioni respiratorie contratte nell'infanzia;
- contatto con alcuni allergeni in giovane età, quando il sistema immunitario si sta ancora plasmando.
Un'ipotesi interessante che potrebbe spiegare la maggior prevalenza dell'asma nei paesi più sviluppati e che potrebbe chiarirne alcuni meccanismi è la teoria dell'igiene. Secondo questa affascinante e molto verosimile teoria, nel mondo occidentale, a causa dell'enfasi posta sulla sanità e sull'igiene e la conseguente riduzione delle malattie infettive, il sistema immunitario non sarebbe più allenato a combattere contro i suoi nemici naturali (batteri, virus e altri patogeni) e perciò dirotterebbe la propria attenzione verso sostanze innocue (provocando le malattie allergiche) o addirittura aggredendo l'organismo stesso (provocando malattie autoimmuni).
Meccanismo patologico
L'asma è il risultato di un'infiammazione cronica con conseguente aumentata contrattilità della muscolatura che circonda le vie aeree, restringimento delle stesse e incremento della secrezione di muco.
Per definizione, queste modificazioni sono reversibili, almeno nelle prime fasi, mentre col tempo si può assistere ad un rimodellamento definitivo della muscolatura bronchiale, della mucosa e delle ghiandole. Le cellule immunitarie protagoniste di questo processo sono i granulociti eosinofili, coadiuvati in misura minore da linfociti T, neutrofili e macrofagi.
Sintomatologia
I sintomi sono estremamente variabili per intensità, da persona a persona e anche da momento a momento nella stessa persona. Il corteo sintomatologico dell'asma comprende:
- dispnea, ovvero la sensazione di fare fatica a respirare, di fame d'aria;
- senso di oppressione toracica;
- respirazione rumorosa, soprattutto nella fase espiratoria, con suoni caratteristici definiti sibili o fischi;
- tosse stizzosa, che tipicamente peggiora di notte;
- difficoltà a dormire, poiché i sintomi appena descritti tendono ad aggravarsi quando l'individuo è a riposo.
In caso questi sintomi appaiano in rapido peggioramento e la terapia abituale arrechi scarso o nullo beneficio, probabilmente ci si trova di fronte ad un'esacerbazione (o attacco acuto) d'asma, un'evenienza potenzialmente fatale e che necessita di cure mediche urgenti (il paziente e i familiari devono essere ben istruiti a riconoscere questo peggioramento e ricorrere subito a cure mediche!).
Come detto in precedenza, la malattia alterna momenti di relativo benessere (i pazienti con asma ben controllato farmacologicamente possono quasi "dimenticarsi di essere malati"!) a momenti in cui la patologia si ripresenta o peggiora.
Gli elementi o le situazioni in grado di scatenare l'attacco d'asma sono detti "trigger" e sono:
- allergeni, come polvere, pelo di animali, pollini, muffe;
- agenti irritanti, come fumo di sigaretta, inquinamento ambientale, polveri o vapori sul posto di lavoro;
- farmaci, come l'aspirina e altri antiinfiammatori o i beta-bloccanti non selettivi;
- solfiti;
- infezioni delle prime vie aeree, tra cui il comune raffreddore;
- reflusso gastro-esofageo;
- aria fredda;
- esercizio fisico.
Diagnosi
La diagnosi si basa molto sulla storia clinica del paziente, sul racconto della sintomatologia e sull'eventuale presenza di familiari affetti da asma e/o malattie allergiche.
L'esame obiettivo può essere assolutamente normale se non vi è una crisi in atto. In caso contrario, all'auscultazione del torace si sentono dei caratteristici suoni aspri espiratori detti sibili o fischi (nei casi più gravi si sentono a distanza, anche senza usare il fonendoscopio). Ispettivamente si apprezza la difficoltà respiratoria del paziente e l'utilizzo eccessivo della muscolatura espiratoria.
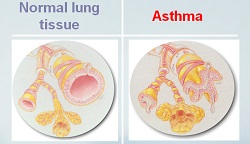
Il test più importante per la diagnosi di asma è la spirometria: un esame in cui il paziente soffia il più forte possibile in un dispositivo, che analizza quanta aria si è in grado di espirare e con che velocità. Nei soggetti asmatici c'è una caratteristica riduzione del picco di flusso espiratorio e del volume espirato nel primo secondo. Per rimarcare il risultato di questo test, lo si ripete dopo aver somministrato al paziente un farmaco broncodilatatore: in caso di miglioramento o normalizzazione dei parametri appena esposti, la diagnosi di asma è quasi certa.
Se la prova spirometrica risulta normale ma il sospetto di malattia è forte, si esegue il test dopo somministrazione di metacolina, una sostanza in grado di scatenare un attacco d'asma.
È utile eseguire le prove allergiche sia cutanee (Prick test) che su prelievo ematico (IgE totali e specifiche), per determinare l'eventuale allergene coinvolto e indirizzare la terapia (e la prevenzione).
Agli esami ematici di solito si riscontra un aumento del numero di granulociti eosinofili nel sangue.
In caso di asma su base situazionale (da esercizio fisico, da freddo) si possono eseguire delle prove spirometriche prima e dopo lo stimolo, per registrare eventuali variazioni.
Test di imaging come radiografia e TAC del torace, o l'elettrocardiogramma, sono di scarso valore diagnostico, ma possono essere utilizzati per escludere altre patologie.
Classificazioni
La patologia può essere suddivisa in base al meccanismo scatenante in asma atopico (o allergico o estrinseco) e asma non atopico (o intrinseco).
Una classificazione più utile dal punto di vista clinico è quella relativa gravità della patologia in lieve, moderata e severa. Senza addentrarcisi, basti sapere che i parametri che depongono a favore di una forma più grave sono: sintomatologia presente per più di 2 giorni a settimana e in particolare frequenza elevata di attacchi notturni; funzionalità respiratoria (misurata alla spirometria) molto ridotta rispetto al normale; necessità di usare la terapia al bisogno quotidianamente o più volte ogni giorno.
Terapia
L'asma è una patologia cronica e il trattamento farmacologico non può guarirla. Lo scopo della terapia è dunque quello di controllare la sintomatologia.
Un accorgimento fondamentale, ma spesso trascurato, è la prevenzione del contatto con i sopracitati trigger e cioè che il paziente cerchi eliminare o limitare l'esposizione ai fattori scatenanti (cuscini anti acaro, conoscere la stagionalità dei pollini, curare il reflusso gastro-esofageo etc.).
Il trattamento farmacologico dell'asma è un capitolo assai complesso e variabile in base alla gravità del quadro. Innanzi tutto bisogna distinguere tra trattamento cronico (che il paziente assume quotidianamente) e trattamento al bisogno (da assumere in caso di esacerbazioni e attacchi acuti).
Il trattamento al bisogno consiste in farmaci β2-agonisti a breve durata d'azione assunti per via inalatoria (Ventolin), che hanno un effetto di dilatazione dei bronchi. Il trattamento al bisogno dovrebbe essere utilizzato il meno possibile; in caso contrario significa che la malattia non è ben controllata e il trattamento cronico andrebbe aumentato o modificato.
La terapia cronica consiste di molte classi farmacologiche ma i 2 cardini del trattamento sono:
- corticosteroidi inalatori (fluticasone, budesonide), che hanno effetto antiinfiammatorio;
- β2-agonisti a lunga durata d'azione inalatori (salmeterolo, formoterolo), che dilatano le vie aeree.
Entrambi (esistono anche formulazioni spray combinate di corticosteroidi + β2-agonista a lunga durata) vengono assunti preferibilmente per via inalatoria per massimizzare l'effetto nelle vie aeree e ridurre la loro concentrazione (e quindi gli effetti collaterali) nel resto dell'organismo. In caso la malattia non sia sufficientemente controllata, è possibile aggiungere:
- montelukast un inibitore dei leucotrieni, una classe di citochine implicate nell'infiammazione bronchiale;
- corticosteroidi per bocca, se l'effetto antiinfiammatorio di quelli inalatori non è sufficiente;
- cromoni (come il sodio nedocromile, sono discretamente efficaci soprattutto nei bambini), che riducono il rilascio di sostanze infiammatorie da parte dei mastociti;
- teofillina, che migliora l'apertura delle vie aeree;
- omalizumab (anticorpo monoclonale contro le IgE), introdotto piuttosto recentemente e riservato a casi selezionati.
In caso di asma associato ad allergia ad una sola sostanza e inefficacia delle terapie precedenti, si può provare il vaccino anti-allergico, che prevede la somministrazione di dosi prestabilite dell'allergene per lunghi periodi (diversi anni). Anche questo trattamento, sebbene molto promettente, non è accessibile a tutti, per la lunga durata della terapia e il costo elevato.
Prognosi
La prognosi è generalmente molto buona, soprattutto per le forme lievi-moderate e la mortalità è ormai molto bassa (nei paesi sviluppati) grazie alla capacità di intercettare e curare gli attacchi acuti.
La maggiore incidenza di sviluppo di asma si ha nei bambini (età media 3 anni), ma almeno la metà di queste forme è destinata a scomparire o attenuarsi con la crescita.
Le forme più gravi (che sono comunque meno del 10% del totale) tendono ad accompagnare l'individuo per tutta la vita e possono comportare un certo grado di disabilità, a causa del danno cronico alle vie aeree.
Ultimi articoli sezione: Salute
La perdita dei capelli è un fenomeno che coinvolge milioni di persone e che spesso porta a cercare risposte immediate, cadendo purtroppo in soluzioni poco efficaci o esteticamente deludenti.
Per prendersi cura dei capelli è importante conoscere quali nutrienti favoriscono la crescita, ne sostengono la resistenza e quali abitudini alimentari quotidiane li proteggono dagli agenti esterni.
Nel prediabete i livelli di glucosio nel sangue sono troppo elevati per essere considerati nella norma ma non tanto da essere classificati come diabete.
Asma grave: comprendere i sintomi e le opzioni terapeutiche
L'alimentazione come alleata del benessere: 5 cibi "irritanti" per le vie urinarie da conoscere
Disturbi alimentari e obesità: una relazione sorprendente di cui si parla ancora poco
La dermatologia moderna vive una stagione di straordinarie innovazioni tecnologiche e metodologiche che stanno rivoluzionando l'approccio alla cura della pelle.
L’autunno è ormai arrivato e, con esso, i classici malanni stagionali: per evitare di ammalarsi è dunque necessario adottare alcune buone abitudini e cercare di rafforzare le difese immunitarie.
Accedi ai servizi gratuiti
Se sei già registrato, clicca qui per accedere ai servizi gratuiti:
- Database Alimenti
- Calcola Ricetta
- Slot Machine
Altrimenti, clicca qui per registrarti gratuitamente.
Novità da Cibo360 TV

CORSA O PALESTRA PER DIMAGRIRE?

BRUCIA 500 kcal in 30 MINUTI? BALLE!

Qualità delle proteine

Grana Padano o Parmigiano-Reggiano?