Lichen
Il lichen planus, meglio definito come lichen ruber planus, è una dermatite papulosa di frequente riscontro clinico che colpisce soprattutto la cute e le mucose di soggetti tra i 30 e i 40 anni circa, senza alcuna distinzione né prevalenza di sesso. Nei bambini e negli anziani l'instaurarsi di questa patologia è piuttosto raro.
È una malattia ad evoluzione benigna, con un decorso cronico, talora recidivante.
Il nome di questa malattia deriva dall'aspetto a strie arborescenti, simile ai licheni che crescono sulle rocce o sulla corteccia degli alberi.
Epidemiologia
La causa di questo disturbo non è ancora nota, ma sembra esserci una predisposizione genetica dei soggetti colpiti e sembra essere favorito anche dallo stress.
Si sa, però, che è una malattia autoimmune in cui c'è un'alterata immunoregolazione da parte dei linfociti T citotossici, che attaccherebbero i cheratinociti presenti nella cute.
Il complesso che scatena questa risposta immunitaria è eterogeneo, potrebbe essere indotto da agenti chimici, farmaci o virus. Tra i farmaci, quelli che sono associati al rischio di sviluppo del lichen sono: i betabloccanti, i FANS, gli ACE-inibitori, alcuni antibiotici come la penicillina e i farmaci antimalarici. In questo caso, il lichen prende il nome di "eruzione lichenoide da farmaci" ed è molto difficile da distinguere dalla forme non indotte da farmaci.
Di recente, è stato segnalato un possibile ruolo del virus dell'epatite C nell'eziopatogenesi del lichen planus. Il lichen è stato associato anche ad insufficienza epatica, cirrosi biliare primitiva ed infezione da epatite B.
Alcuni allergeni possono indurre la formazione del lichen, come nel caso di esposizioni a materiali come oro, arsenico o iodio, ma anche a certi tipi di tinture.
Sedi
Il lichen ruber planus può localizzarsi in qualsiasi distretto del corpo, ma tuttavia predilige alcune zone come: gli avambracci, la superficie flessoria dei polsi, le gambe, i genitali, la mucosa orale, le unghie, la regione lombare, il cuoio capelluto e le superfici palmo-plantari di mani e piedi.
In genere, le lesioni vanno a disporsi in modo simmetrico ed è raro che interessino il viso, mentre nel 50% dei casi il lichen colpisce, invece, la mucosa orale. Nelle donne il lichen orale è più frequente ed è spesso correlato con quello vulvare, che viene però in molti casi trascurato e nemmeno diagnosticato.
Nelle unghie il lichen compare in circa il 10% dei casi, con alterazioni di questa regione che possono essere diverse e in diversi punti. Vi può essere discromia del letto dell'unghia, la comparsa di strisce longitudinali e solchi ed, inoltre, una riduzione dello spessore della matrice dell'unghia stessa, che può andare ad assottigliarsi così tanto da perdere le unghie stesse.
Aspetti Clinici
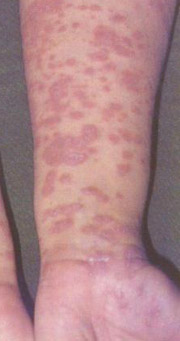
Il lichen ruber planus non è contagioso e solitamente si manifesta con una papula piccola, tonda e appiattita, di color rosso-violaceo, a margini netti, lucente e dura al tatto.
Queste papule possono rimanere isolate e di dimensioni costanti, altre volte invece confluiscono formando delle placche. Nella fase iniziale le lesioni hanno di solito un diametro di circa 4 mm..
Nella fase acuta del lichen, se le papule sono posizionate in zone sottoposte a traumi di lieve entità, come un grattamento superficiale, possono aumentare di numero. Il lichen ruber planus orale è caratterizzato da delle lesioni a forma di reticolo, bianche e lineari, chiamate "strie di Whickam" che interessano la mucosa buccale, ma anche la lingua e le gengive. In alcuni casi vi può essere una forma di lichen erosiva in cui vi sono delle ulcere orali superficiali, ma che sono spesso oggetto di recidiva e possono indurre dolore per il paziente. Se si protraggono per lungo tempo, possono portare a lesioni maligne.
Nella fase di regressione, le papule appaiono di color brunastro e può residuare una macchia scura per molti mesi.
Nella grande maggioranza dei casi, le papule scompaiono dopo alcuni mesi, solo a volte si possono ingrandire e inspessire, assumendo un aspetto rugoso e ipertrofico. Spesso, durante la comparsa del lichen, non è raro che il paziente si lamenti della comparsa di prurito e bruciore. Raramente forma, invece, delle croste.
Sulla mucosa orale e genitale, il lichen si manifesta con papule isolate biancastre tonde. La sede caratteristica è la mucosa geniena (all'interno delle guance), in corrispondenza della regione molare o premolare.
Quando il lichen colpisce invece le unghie, il bordo libero diventa friabile, compaiono delle strie longitudinali bianche con assottigliamento della lamina e ipercheratosi. A volte, nei casi più gravi, si assiste alla distruzione della matrice dell'unghia.
Nel cuoio capelluto si formano delle piccole chiazze rosse coperte da squame aderenti, che evolvono verso un esito atrofico-cicatriziale e quindi una zona di alopecia (caduta dei capelli per distruzione del follicolo).
Sulle superfici palmo-plantari si presenta con papule o noduli giallastri, duri, situati soprattutto vicino al bordo di una mano o del piede.
Varianti cliniche
Oltre alle forme descritte in precedenza, ci sono delle varianti di lichen.
- Pigmentoso: quando c'è soltanto la fase residua della pigmentazione.
- Verrucoso: quando è particolarmente sviluppata la componente epiteliale e meno rappresentata la componente infiltrativa del derma.
- Anulare: papula che può evolvere alla periferia dando l'aspetto di un bollino periferico con sede caratteristica sui genitali.
- Erosivo: localizzato specialmente alle mucose (guancia, gengive, lingua, genitali) dove le lesioni appaiono a carattere erosivo.
- Sclero-atrofico: detto anche sclerolichen, è una papula che si risolve gradualmente ed evolve in atrofia invece che esitare nella classica iperpigmentazione.
Diagnosi
La diagnosi del lichen si basa principalmente sull'esame obiettivo delle lesioni e, in casi dubbi, si ricorre alla biopsia della lesione stessa che, analizzata al microscopio, può facilmente essere identificabile. La diagnosi è talvolta complicata dal fatto, però, che altri tipi di disturbi portano alla formazione di lesioni simili al lichen, come nel caso de lupus eritematoso e la sifilide secondaria. Il lichen orale è spesso confuso con le ulcere aftose o con alcune forme di carcinoma. Per questo motivo si ricorre spesso alla biopsia, perchè l'esame obiettivo non è sufficiente.
Dopo la diagnosi da lichen, in genere si effettua anche l'accertamento di un'eventuale presenza di epatite B o C e della funzionalità epatica che, come abbiamo detto, possono essere cause di questo disturbo.
Insieme alla biopsia, si può ricorrere anche ad un test allergologico per valutare l'eventuale presenza di una reazione allergica in corso.
In molti casi, il lichen si può risolvere senza trattamento e regredisce con la scomparsa dell'agente che lo ha causato. Talvolta possono comparire delle recidive, anche dopo molti anni dalla prima comparsa, e sono dovute ad una riesposizione all'agente causante o ad un altro agente che lo provoca. Nel caso del lichen vaginale, vi possono essere alcune forme che non rispondono alla terapia e che si instaurano in modo cronico nel corpo. In questi casi la paziente ha cicatrici a livello vaginale proprio a causa del lichen cronico. Altra forma molto resistente è quella orale, le cui lesioni possono rimanere per tutta la vita.
In ogni caso, il lichen ha nella maggior parte dei casi un esito benigno, cioè non causa un vero e proprio pericolo per la salute dell'individuo, ma se recidivante e cronico può essere solo molto fastidioso. Il rischio di sviluppo del carcinoma è davvero molto basso.
Terapia del lichen ruber planus
I trattamenti per il lichen possono essere mirati a ridurre il prurito e il dolore, applicati quindi a livello locale, oppure tramite farmaci appositi che agiscono a livello sistemico. Talvolta si ricorre anche alla fototerapia. In genere, la durata della terapia è variabile da qualche settimana a qualche mese.
Per alleviare il prurito si possono usare dei corticosteroidi, iniettati per ridurre il gonfiore oppure applicati direttamente sulla cute interessata. Per le ulcere della mucosa orale si usa un collutorio contenente lidocaina, applicato prima dei pasti, poiché è un anestetico che attenua il dolore. Vengono poi usati altri farmaci come corticosteroidi e unguenti, oppure la ciclosporina per via orale, per alleviare le ulcere, sempre ovviamente dietro prescrizione medica.
Il trattamento del lichen si avvale, però, principalmente di antistaminici per eliminare il fastidioso prurito legato all'eruzione delle lesioni.
A volte, agli antistaminici, si associano degli steroidi per via topica (creme, unguenti o gel), come il desametasone, betametasone o flucinonide.
Nelle forme verrucose persistenti, si può ricorrere alla terapia iniettata all'interno delle lesioni (soprattutto nelle placche), solitamente si utilizza il triamcinolone acetonide.
Per le forme gravi e diffuse, la terapia cortisonica viene data per via sistemica, quindi per bocca, ma la sua sospensione può portare a delle recidive.
Nei casi più gravi, diffusi e non responsivi alla terapia cortisonica sistemica, si ricorre all'utilizzo di farmaci immunosoppressori come la ciclosporina A, farmaco molto costoso e con non pochi effetti collaterali e una potenziale tossicità renale.
Se le terapie locali e orali non hanno avuto effetto, si utilizza la fototerapia, in cui ci si avvale di raggi ultravioletti UVB e UVA a banda stretta, associata a farmaci che rendono la pelle sensibile alla luce ultravioletta, chiamati psoraleni.
È importante ricordare che i pazienti con lesioni erosive devono essere sottoposti a terapia di mantenimento e a controlli periodici per valutare l'evoluzione delle lesioni.
Bisogna infatti tenere presente che questa malattia, specie nelle forme erosive, sembra predisporre il paziente allo sviluppo di carcinomi squamocellulari.
Ultimi articoli sezione: Salute
Sapere quando è il momento giusto per consultare un cardiologo può fare la differenza tra prevenzione efficace e interventi tardivi su patologie avanzate.
La perdita dei capelli è un fenomeno che coinvolge milioni di persone e che spesso porta a cercare risposte immediate, cadendo purtroppo in soluzioni poco efficaci o esteticamente deludenti.
Per prendersi cura dei capelli è importante conoscere quali nutrienti favoriscono la crescita, ne sostengono la resistenza e quali abitudini alimentari quotidiane li proteggono dagli agenti esterni.
Nel prediabete i livelli di glucosio nel sangue sono troppo elevati per essere considerati nella norma ma non tanto da essere classificati come diabete.
Asma grave: comprendere i sintomi e le opzioni terapeutiche
L'alimentazione come alleata del benessere: 5 cibi "irritanti" per le vie urinarie da conoscere
Disturbi alimentari e obesità: una relazione sorprendente di cui si parla ancora poco
La dermatologia moderna vive una stagione di straordinarie innovazioni tecnologiche e metodologiche che stanno rivoluzionando l'approccio alla cura della pelle.
Accedi ai servizi gratuiti
Se sei già registrato, clicca qui per accedere ai servizi gratuiti:
- Database Alimenti
- Calcola Ricetta
- Slot Machine
Altrimenti, clicca qui per registrarti gratuitamente.
Leucemia: come riconoscerla nei bambini
Lussazione (spalla, anca, ginocchio...)
Macchie solari: tipologie e trattamenti
MAL DI SCHIENA - 10 miti da sfatare
Novità da Cibo360 TV

CORSA O PALESTRA PER DIMAGRIRE?

BRUCIA 500 kcal in 30 MINUTI? BALLE!

Qualità delle proteine

Grana Padano o Parmigiano-Reggiano?