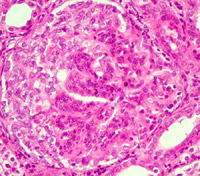
Glomerulonefrite (GNF)
Le glomerulonefriti sono malattie infiammatorie del rene che riconoscono come causa la deposizione di immunocomplessi (IC) o la formazione di anticorpi (Ab) diretti verso la membrana basale del glomerulo renale.
Il glomerulo renale, lo ricordiamo, è un gomitolo di capillari adibito alla filtrazione che fa parte dell'unità funzionale del nefrone. Tra le anse capillari si trova il mesangio (connettivo ricco di cellule) e il tutto è avvolto dalla capsula di Bowman, la cui membrana basale si ripiega sulle anse capillari formando la sottile membrana basale capillare.
A seconda di come si combinano una serie di fattori, come il tipo di antigene, il tipo di immunoglobulina (Ig), se è presente o meno il complemento (C), la sede di deposito degli immunocomplessi e il tipo di risposta immunitaria dell'ospite, si distinguono diverse forme di glomerulonefrite (circa 50).
Sintomi e segni
Una glomerulonefrite causa principalmente due tipi di problemi:
distrugge i nefroni (le unità funzionali del rene) e quindi porta progressivamente il paziente alla dialisi o al trapianto perché va in insufficienza renale cronica (IRC);
quasi il 100% delle glomerulonefriti dà proteinuria, ovvero perdita di proteine con le urine.
Ciascun individuo sano può perdere fino a 150-160 mg di proteine nelle urine nell'arco delle 24 ore giornaliere. Le GNF portano ad una perdita ben maggiore: la proteinuria spesso sale a 700-1500 mg /24 ore, potendo arrivare anche a livelli ancora più alti non più compatibili con la vita (20-80 grammi).
Quando si perdono più di 3000 mg (3 gr) di proteine al giorno si instaura un quadro clinico detto sindrome nefrosica.
La perdita di proteine con le urine è un fenomeno importante che va bloccato altrimenti il paziente muore per una perdita di proteine eccessiva. Un tempo si ricorreva alla nefrectomia chirurgica (cioè si asportava un rene), adesso si somministrano nei farmaci, come gli ACE inibitori, che riducono la filtrazione del rene, arginando così la perdita delle proteine.
La proteinuria, oltre ad essere pericolosa per la vita, è sempre un fattore di danno renale e quando compare il paziente va incontro più velocemente all'insufficienza renale cronica.
Dal punto di vista clinico, quindi, le glomerulonefriti possono presentarsi con 3 diversi quadri:
- sindrome nefrosica;
- sindrome nefritica acuta;
- anomalie urinarie isolate.
Sindrome nefrosica. Accennata in precedenza, consiste nella presenza di proteinuria massiva (sopra i 3 gr nelle 24 ore), riduzione dell'albumina circolante nel sangue (meno di 3gr/100ml) e delle proteine ematiche (minori di 6gr/100ml di sangue). A volte, ma non sempre, possono anche comparire ipercolesterolemia, aumento dei trigliceridi, edemi declivi e oliguria (emissione di una ridotta quantità di urine).
Gli edemi sono relativamente frequenti con comparsa di versamenti anche massivi (anasarca). Nelle fasi terminali, in paziente va incontro ad oliguria e, se non trattato, all'exitus.
Le glomerulonefriti che si manifestano con questo quadro clinico sono parecchie: GNF a lesioni minime, membranosa, membrano-proliferativa, a depositi mesangiali di IgM e/o C3, di Schonlein-Henoch, la glomerulo sclerosi focale segmentaria (GSFS), la GNF secondarie al lupus eritematoso sistemico (LES), crioglobulinemia e vasculiti e la GNF secondaria all'amiloidosi (quadro molto frequente).
Sindrome nefritica acuta. È data dalla coesistenza di ematuria di recente o improvvisa comparsa (presenza di sangue nelle urine, dette urine a lavatura di carne) associata ad un segno di compromissione funzionale renale, come la riduzione del filtrato glomerulare, l'aumento dell’azotemia, l'aumento della creatininemia, della pressione arteriosa, oliguria ed edemi.
Le glomerulonefriti che si manifestano con questo quadro clinico sono: GNF acuta post-infettiva, ad IgA, membrano-proliferativa, secondarie al LES, crioglobulinemia e vasculiti.
Anomalie urinarie isolate. Si presentano in assenza di edemi, ematuria o ipertensione. Il paziente è asintomatico e presenta solo isolatamente o costantemente microematuria, leucocituria, proteinuria inferiore ai 3gr/24ore senza segni di compromissione della funzione renale.
Questa situazione si presenta comunque dei casi gravi di GNF, ma è un quadro sottostimato e misconosciuto con evoluzione della patologia verso un quadro ancora più avanzato.
Le glomerulonefriti che si manifestano con questo quadro clinico sono: GNF membranosa, membrano-proliferativa, a depositi mesangiali di IgM e/o C3, ad IgA (malattia di Berger), la glomerulo sclerosi focale segmentaria (GSFS) e varie GNF secondarie ad altre malattie.
Le biopsie renali hanno dimostrato che ad ognuna di queste sindromi cliniche possono corrispondere quadri istologici molto diversi e che uno stesso tipo di glomerulonefrite può avere presentazioni cliniche differenti.
Diagnosi
Fare la diagnosi di GNF non è difficile, ma non è facile capire esattamente davanti a che tipo di GNF siamo.
Come già detto in precedenza, infatti, uno stesso tipo di GNF può presentarsi con quadri clinici differenti e viceversa le presentazioni cliniche classiche possono essere comuni a diversi tipi istologici di glomerulonefriti.
Per la diagnosi quindi ci si basa sui sintomi clinici descritti in precedenza e sugli esami del sangue e delle urine.
Il vero gold-standard per la diagnosi di glomerulonefrite, tuttavia, è rappresentata dalla biopsia renale. Si preleva un piccolo frammento di tessuto renale e lo si analizza al microscopio ottico ed elettronico e con tecniche di immunofluorescenza.
Si effettua, dopo anestesia locale, per via percutanea sotto controllo ecografico con un ago apposito automatico o semiautomatico, con paziente in posizione prona (supina se la biopsia deve essere fatta su un rene trapiantato). Dopo il prelievo si effettua un bendaggio compressivo e il paziente dovrà rimanere a letto per almeno 24 ore. A distanza di 1-2 giorni si effettua un'ecografia per escludere che si siano formati ematomi in sede perirenale o renale. Per qualche settimana il paziente non dovrà fare sforzi fisici, sollevare pesi o avere rapporti sessuali. Per coloro che soffrono di stitichezza è consigliabile assumere un lassativo per facilitare la defecazione ed evitare così eccessive contratture della parete addominale.
Essendo comunque una manovra invasiva, la biopsia renale non è esente da rischi (5-10% dei casi). I principali sono la formazione di un ematoma, l'ematuria macroscopica e la formazione di una fistola artero-venosa.
Terapia
Ciascuna glomerulonefrite ha una prognosi differente e anche le terapie richieste sono spesso diverse da caso a caso.
In linea generale, essendo le GNF delle malattie immunologiche, si richiede una terapia immuno-soppressiva e quindi in paziente è esposto anche a diversi effetti collaterali, come l'aumento della probabilità di infezioni o tumori, sterilità, ecc...
Si tratta quindi di terapie da utilizzarsi solo ed esclusivamente in presenza di una diagnosi sicura.
È probabile che la malattia possa guarire, soprattutto nei pazienti giovani, ma dopo la diagnosi, l'inizio immediato della terapia è importante perché può rallentare la progressione di quei quadri clinici che invece non vanno poi incontro a guarigione, permettendo quindi al paziente di allontanare il momento della vita nel quale dovrà ricorrere alla dialisi.
I farmaci maggiormente utilizzati sono i cortisonici, gli immunosoppressori, i citotossici e a voltesi ricorre alla plasmaferesi.
Ultimi articoli sezione: Salute
La perdita dei capelli è un fenomeno che coinvolge milioni di persone e che spesso porta a cercare risposte immediate, cadendo purtroppo in soluzioni poco efficaci o esteticamente deludenti.
Per prendersi cura dei capelli è importante conoscere quali nutrienti favoriscono la crescita, ne sostengono la resistenza e quali abitudini alimentari quotidiane li proteggono dagli agenti esterni.
Nel prediabete i livelli di glucosio nel sangue sono troppo elevati per essere considerati nella norma ma non tanto da essere classificati come diabete.
Asma grave: comprendere i sintomi e le opzioni terapeutiche
L'alimentazione come alleata del benessere: 5 cibi "irritanti" per le vie urinarie da conoscere
Disturbi alimentari e obesità: una relazione sorprendente di cui si parla ancora poco
La dermatologia moderna vive una stagione di straordinarie innovazioni tecnologiche e metodologiche che stanno rivoluzionando l'approccio alla cura della pelle.
L’autunno è ormai arrivato e, con esso, i classici malanni stagionali: per evitare di ammalarsi è dunque necessario adottare alcune buone abitudini e cercare di rafforzare le difese immunitarie.
Accedi ai servizi gratuiti
Se sei già registrato, clicca qui per accedere ai servizi gratuiti:
- Database Alimenti
- Calcola Ricetta
- Slot Machine
Altrimenti, clicca qui per registrarti gratuitamente.
Novità da Cibo360 TV

CORSA O PALESTRA PER DIMAGRIRE?

BRUCIA 500 kcal in 30 MINUTI? BALLE!

Qualità delle proteine

Grana Padano o Parmigiano-Reggiano?