Pericardite
La pericardite è un'infiammazione del pericardio. Si distinguono una forma acuta, più frequente e più lieve e una forma cronica, più rara ma più grave.
Anatomia e fisiologia del pericardio
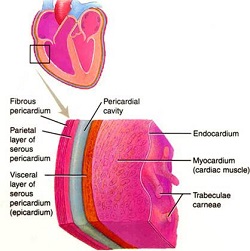
Il pericardio è un rivestimento sieroso che avvolge il cuore. È formato da un doppio strato di cellule: il pericardio sieroso viscerale (o epicardio), più interno, adeso alla parete del cuore stesso; il pericardio sieroso parietale, più esterno. Tra questi due strati vi è una cavità molto stretta, quasi virtuale, nella quale scorre una esigua quantità (20 ml) di un liquido sieroso con funzione lubrificante.
All'esterno del pericardio sieroso parietale, vi è un ulteriore strato detto pericardio fibroso, di consistenza più dura e formato per la maggior parte di fibre di collagene.
Le funzioni fisiologiche del pericardio sono:
- limitare la distensione acuta del cuore, quando esso è sottoposto a sovraccarichi di volume;
- stabilizzare il cuore in posizione corretta e mantenere i rapporti con le strutture adiacenti;
- isolare il cuore da processi patologici provenienti da organi vicini e viceversa.
Pericardite acuta
La pericardite acuta è un processo infiammatorio acuto del pericardio, con conseguente aumento del liquido presente nella cavità pericardica (processo denominato versamento pericardico).
Può avere diverse cause:
- virale (oltre 85% dei casi nei paesi industrializzati), tipico di giovani adulti (20-50 anni) in stato di buona salute. Di solito segue un episodio infettivo delle prime vie aeree (dal semplice raffreddore alla laringite) e vi è una tendenza alla stagionalità (picchi in primavera e autunno). I virus più frequentemente responsabili sono coxsackie e echo, ma anche i banali virus influenzali. Spesso la diagnosi di pericardite virale è presuntiva, sulla base dei sintomi e della storia clinica. Alcuni medici preferiscono chiamare queste forme idiopatiche (cioè senza una causa chiara), in assenza di una diagnosi certa di eziologia virale. La prognosi è solitamente molto buona;
- malattie autoimmuni, in particolare lupus, artrite reumatoide e sclerosi sistemica. Di solito il pericardio è colpito quando la malattia autoimmune è già in stadio avanzato ma, alcune volte, la pericardite può costituirne la prima manifestazione. Queste forme tendono a recidivare e hanno una prognosi peggiore, che dipende dalla malattia sottostante;
- tumori metastatici (da cancro al polmone, alla mammella, linfomi) o primitivi (sarcomi e mesoteliomi, ma sono molto più rari). Di solito provocano un versamento importante (talvolta ematico), più che un processo infiammatorio;
- batteriche, molto rare in Italia. Avvengono per diffusione dell'infezione dai polmoni o dalle pleure. Un cenno particolare va fatto alla pericardite tubercolare che, fino a qualche decennio fa, era quasi scomparsa in Italia, mentre oggi sta ritornando grazie ai fenomeni immigratori e all'immunodeficienza dovuta all'AIDS. È una forma grave, che tende a dare un quadro cronico-recidivante, con potenziale evoluzione in pericardite costrittiva;
- radioterapia eseguita sul torace, può provocare danno al pericardio che si manifesta anche a distanza di diversi anni;
- alcuni farmaci (procainamide, idralazina e altri);
- traumi toracici o interventi chirurgici sul cuore;
- post-infarto, con un meccanismo probabilmente autoimmune. Tale processo è denominato sindrome di Dressler;
- insufficienza renale cronica, per motivi non ben chiariti.
Sintomatologia
Il sintomo principale è il dolore molto forte, trafittivo, che si localizza al centro del torace o più spostato verso sinistra e si irradia al muscolo trapezio sinistro.
Il dolore della pericardite acuta ha inoltre delle peculiarità: tende ad aumentare con i movimenti, con le inspirazioni profonde e se ci si sdraia supini; si attenua in posizione seduta e se si flette il tronco in avanti (cosiddetta posizione di Blechman o della preghiera maomettana).
Queste caratteristiche, oltre alla storia clinica e all'elettrocardiogramma, permettono di distinguere la pericardite dal dolore ischemico e dall'infarto, anche se la diagnosi differenziale non è sempre agevole.
Spesso sono presenti tosse secca, febbricola, stanchezza e dispnea.
Diagnosi
All'auscultazione del torace si possono sentire degli sfregamenti, se il processo infiammatorio ha formato delle aderenze nel pericardio; oppure i toni cardiaci possono apparire più lontani, ovattati, a causa dell'aumento del liquido pericardico.
L'elettrocardiogramma è molto utile perché la pericardite dà dei quadri caratteristici, che tuttavia possono non essere presenti.
L'ecocardiogramma (ecografia al cuore) aiuta nella diagnosi e permette di stimare l'entità del versamento pericardico (rischio di tamponamento cardiaco!) e l'eventuale alterazione della funzionalità cardiaca.
Gli esami del sangue non sono specifici e di solito mostrano un aumento dei globuli bianchi.
Complicanze
La complicanza più temibile della pericardite acuta è il tamponamento cardiaco, un fenomeno grave che si verifica quando il versamento di liquido è molto abbondante e/o si verifica in maniera repentina.
Il liquido in eccesso va a comprimere le camere cardiache, ostacolandone il riempimento e lo svuotamento. In particolare, viene colpito il cuore destro, che ha una forza di contrazione minore, con quadri di gravità variabile, fino allo scompenso cardiaco destro acuto, una evenienza che comporta serio pericolo di vita e in cui si deve intervenire con una pericardiocentesi (procedura impegnativa, nella quale si inserisce un ago in cavità pericardica e si aspira il liquido tramite una siringa).
In alcuni rari casi, il processo infiammatorio può estendersi anche al tessuto muscolare cardiaco, dando un quadro misto di peri-miocardite, una patologia a prognosi decisamente più severa.
Altra complicanza della pericardite acuta è la recidiva, tipica delle forme autoimmuni, con evoluzione verso la pericardite cronica; è rara nelle forme virali (meno dell'1% delle pericarditi acute virali cronicizza).
Terapia
Nelle forme virali (che sono quasi il 90% del totale) la terapia si basa su antiinfiammatori non steroidei: aspirina o ibuprofene in dosi generose (800 mg x 3 volte al giorno per 1 mese), permettono una buona risoluzione dei sintomi già dopo circa 1 settimana. A volte gli si associa la colchicina, un farmaco molto efficace ma anche con maggiori effetti collaterali. Visti gli antiinfiammatori ad alte dosi è consigliabile utilizzare una protezione grastrica (omeprazolo 20 mg al giorno). A scadenze prestabilite, andranno eseguite delle visite cardiologiche di controllo, ma la prognosi è sostanzialmente benigna.
Nelle forme ad eziologia non virale, l'obiettivo dev'essere il monitoraggio delle complicanze e il controllo della patologia sottostante.
Pericardite cronica
Una minoranza delle forme acute, in particolare quelle dovute a malattie autoimmuni, tubercolosi, radiazioni o insufficienza renale può persistere o recidivare fino a dare un quadro di pericardite cronica (per convenzione, la patologia è definita cronica se il processo patologico dura più di 6 mesi).
Dal punto di vista sintomatologico, il quadro è meno impegnativo ma ci può essere un dolore fastidioso e molto invalidante, poiché peggiora con il movimento.
La terapia della pericardite cronica è simile a quella della pericardite acuta, ma i farmaci devono essere assunti più a lungo e la loro efficacia sui sintomi risulta inferiore.
Tutte le forme croniche (ma soprattutto la tubercolare) possono evolvere in un quadro raro ma molto grave, detto pericardite costrittiva: a lungo andare il processo infiammatorio provoca un danno irreversibile con fibrosi e cicatrizzazione del pericardio. In questa condizione il cuore si trova appunto “costretto” in una morsa e ciò impedisce la normale funzione contrattile, con comparsa di scompenso, inizialmente del cuore destro e poi anche di quello sinistro. In questo stadio, l'unico approccio terapeutico percorribile è un delicato intervento chirurgico detto pericardiectomia, in cui si rimuove (quanto più possibile) il tessuto pericardico cicatrizzato, con l'obiettivo di diminuire la disfunzione cardiaca.
Ultimi articoli sezione: Salute
Molto spesso si sente parlare di farmaci di automedicazione, ma cosa si intende esattamente con questa espressione piuttosto generica?
Come creare un ambiente domestico favorevole al benessere psicofisico
I benefici del tè verde sull’organismo sono noti fin da epoche antiche: possiede proprietà antiossidanti, antinfiammatorie e diuretiche.
In questo articolo abbiamo deciso di raccogliere gli elementi principali da considerare quando ci si trova a prendersi cura di genitori anziani che vivono da soli.
Le intolleranze alimentari sono reazioni avverse dell'organismo provocate dall'ingestione di particolari cibi.
Il vantaggio dell'upscaling: come l'intelligenza artificiale sta migliorando l'imaging medico.
Tra i vari prebiotici disponibili, il lattulosio ha suscitato un crescente interesse per le sue potenziali proprietà benefiche per la salute intestinale.
La tetralogia di Fallot è una malformazione cardiaca congenita complessa, caratterizzata da quattro difetti anatomici.
Accedi ai servizi gratuiti
Se sei già registrato, clicca qui per accedere ai servizi gratuiti:
- Database Alimenti
- Calcola Ricetta
- Slot Machine
Altrimenti, clicca qui per registrarti gratuitamente.
Perdita dell'olfatto o anosmia: cause, diagnosi, cura
Novità da Cibo360 TV

CORSA O PALESTRA PER DIMAGRIRE?

BRUCIA 500 kcal in 30 MINUTI? BALLE!

Qualità delle proteine

Grana Padano o Parmigiano-Reggiano?