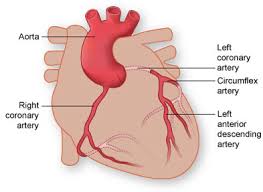
Coronaropatia
La coronaropatia, o malattia coronarica, si sviluppa quando i principali vasi sanguigni, le arterie coronarie, che riforniscono il sangue al cuore, subiscono un danneggiamento. Generalmente la causa del problema è dovuta a depositi di placche adipose, contenenti colesterolo, che si bloccano nelle arterie e causano un’infiammazione. Quando la placca si accumula in maniera eccessiva, le arterie si restringono, riducendo il flusso di sangue che arriva al cuore. A lungo andare, questa diminuzione di flusso, può causare dolore al petto, la sensazione che manchi il respiro e altri segni tipici di questa patologia. Un blocco completo delle arterie coronarie può anche causare un infarto miocardico. La malattia coronarica si sviluppa nel corso degli anni, è perciò spesso silente, finché non si va incontro ad una complicanza o ad un infarto. Per prevenire questo tipo di patologia, l’unica importante prevenzione che si può attuare è condurre uno stile di vita sano.
Cause
A causare il danno all’arteria coronaria potrebbero concorrere più fattori, tra i quali:
- fumo;
- alta pressione sanguigna;
- colesterolo alto;
- diabete o insulino-resistenza;
- stile di vita sedentario;
Una volta che la parete interna di un'arteria è stata danneggiata dai depositi adiposi inizia un processo chiamato arteriosclerosi, che provoca un indurimento delle pareti, che a sua volta potrebbe causare un infarto.
Fattori di rischio
I fattori di rischio per la malattia coronarica comprendono:
- Età: invecchiando aumenta il rischio di arterie danneggiate e socchiuse.
- Sesso: gli uomini sono generalmente più a rischio di malattia coronarica, tuttavia, il rischio per le donne aumenta dopo la menopausa.
- Storia famigliare: una storia familiare di malattia cardiaca è associata ad un più alto rischio di malattia coronarica
- Fumo: le persone che fumano hanno un significativo aumento del rischio di malattie cardiache, così come l’esposizione al fumo passivo.
- Alta pressione sanguigna: un’alta pressione sanguigna incontrollata può provocare l'indurimento e l'ispessimento delle arterie, restringendo il canale attraverso il quale il sangue può fluire.
- Livelli di colesterolo nel sangue: alti livelli di colesterolo nel sangue possono aumentare il rischio di formazione di placche e di aterosclerosi.
- Diabete: il diabete è associato ad un maggior rischio di malattia coronarica. Il diabete di tipo 2 e la malattia coronarica condividono simili fattori di rischio, come l'obesità e l'ipertensione.
- Sovrappeso o obesità: l'eccesso di peso è un grande fattore di rischio.
- Inattività fisica e stress elevato: la mancanza di esercizio fisico, una vita particolarmente stressata e frenetica concorrono a causare un danno alle arterie.
Sintomi
Se le arterie coronarie si restringono non possono fornire sufficiente sangue ricco di ossigeno al cuore. Inizialmente il flusso ridotto di sangue può non causare alcun sintomo, ma se la placca continua ad aumentare all'interno del lume arterioso, si possono sviluppare i seguenti sintomi:
- Dolore al torace: si può sentire una pressione o un senso di oppressione al petto, come se qualcuno stesse in piedi sul petto. Questo dolore, chiamato anche angina, di solito si verifica al centro o sul lato sinistro del petto. L’angina è generalmente innescata da stress fisico o emotivo e il dolore, in situazioni normali, va via in pochi minuti dopo l'arresto dell'attività stressante. In alcune persone, questo dolore può manifestrasi anche a livello del collo, del braccio e/o lungo la schiena.
- Dispnea: se il cuore non riesce a pompare sangue a sufficienza per soddisfare le esigenze del corpo, si può sviluppare una mancanza di respiro o una sensazione di estrema stanchezza in seguito ad uno sforzo.
- Infarto miocardico: un'arteria coronaria completamente bloccata può causare un infarto. I segni ed i sintomi di un attacco di cuore classici comprendono la sensazione di pressione nel petto, dolore alla spalla o al braccio, mancanza di respiro e sudorazione.
Diagnosi
Per una corretta diagnosi gli esami possibili sono:
- Elettrocardiogramma (ECG): l’elettrocardiogramma registra i segnali elettrici del cuore in un preciso momento, sia sotto sforzo che non. Un ECG può mostrare segni di un infarto precedente o di uno che è in corso. A volte può essere necessario utilizzare un tipo di ECG, chiamato Holter, indossabile e portatile, per monitorare durante 24 ore il segnale del cuore.
- Ecocardiogramma: l’ecocardiogramma utilizza le onde sonore per produrre immagini del cuore. Durante un ecocardiogramma, il medico può determinare se tutte le parti della parete cardiaca contribuiscono normalmente all'attività di pompaggio del cuore. Le parti che si muovono debolmente potrebbero essere state danneggiati nel corso di un attacco di cuore o potrebbero ricevere poco ossigeno a causa di un danneggiamento.
- Cateterizzazione cardiaca o angiogramma: è utilizzata per visualizzare il flusso di sangue del cuore con un colorante speciale, iniettato nelle arterie. Il colorante viene iniettato nelle arterie attraverso un tubo (catetere), lungo e sottile, che viene posizionato, solitamente, in un’arteria della gamba. Il colorante permette di delineare i punti stretti e i blocchi delle arterie sulle immagini radiografiche.
- Angio-TAC: è una tecnologia che grazie all'infusione di un liquido di contrasto, aiuta il medico a vedere i depositi adiposi e/o di calcio, nelle arterie.
Terapia
Il trattamento per la coronaropatia consiste innanzitutto nel cambiamento dello stile di vita e, se necessario, anche nell’utilizzo di farmaci e di altre procedure mediche. Per quanto riguarda lo stile di vita, il paziente deve impegnarsi a condurre una vita più sana, ovvero non fumare, mangiare cibi sani a basso contenuti di grassi, fare attività fisica e mantenere un peso nella norma. Se si necessita di terapia farmacologica i farmaci che possono essere prescritti sono:
- Ipocolesterolemizzanti: per diminuire i depositi di colesterolo sulle arterie coronarie, il medico potrebbe prescrivere statine, niacina, fibrati e sequestranti acidi biliari.
- Aspirina: riduce la tendenza del sangue a coagulare e previene l’ostruzione delle arterie coronarie.
- Beta-bloccanti: questi farmaci rallentano la frequenza cardiaca e diminuiscono la pressione sanguigna.
- Nitroglicerina: sotto forma di compresse, spray o cerotti, è in grado di controllare il dolore toracico, dilatando temporaneamente le arterie coronarie e riducendo la necessità di ossigeno del cuore.
- ACE-inibitori e sartani: gli inibitori dell'enzima di conversione dell'angiotensina e gli antagonisti del recettore dell'angiotensina II, contribuiscono nel diminuire la pressione sanguigna.
Le procedure chirurgiche possibili, da concordare con il medico chirurgo, per ripristinare e migliorare il flusso di sangue sono:
- stent coronarico;
- angioplastica;
- intervento di bypass coronarico.
Ultimi articoli sezione: Salute
Molto spesso si sente parlare di farmaci di automedicazione, ma cosa si intende esattamente con questa espressione piuttosto generica?
Come creare un ambiente domestico favorevole al benessere psicofisico
I benefici del tè verde sull’organismo sono noti fin da epoche antiche: possiede proprietà antiossidanti, antinfiammatorie e diuretiche.
In questo articolo abbiamo deciso di raccogliere gli elementi principali da considerare quando ci si trova a prendersi cura di genitori anziani che vivono da soli.
Le intolleranze alimentari sono reazioni avverse dell'organismo provocate dall'ingestione di particolari cibi.
Il vantaggio dell'upscaling: come l'intelligenza artificiale sta migliorando l'imaging medico.
Tra i vari prebiotici disponibili, il lattulosio ha suscitato un crescente interesse per le sue potenziali proprietà benefiche per la salute intestinale.
La tetralogia di Fallot è una malformazione cardiaca congenita complessa, caratterizzata da quattro difetti anatomici.
Accedi ai servizi gratuiti
Se sei già registrato, clicca qui per accedere ai servizi gratuiti:
- Database Alimenti
- Calcola Ricetta
- Slot Machine
Altrimenti, clicca qui per registrarti gratuitamente.
Colesterolo alto e trigliceridi alti: cosa fare?
Colesterolo alto: i sintomi | Come riconoscerlo
Colesterolo HDL basso: come aumentarlo?
Novità da Cibo360 TV

CORSA O PALESTRA PER DIMAGRIRE?

BRUCIA 500 kcal in 30 MINUTI? BALLE!

Qualità delle proteine

Grana Padano o Parmigiano-Reggiano?